Waar kunnen we samenwerken om specifieke voedingsgerelateerde uitdagingen aan te pakken?
In de missie voor lekkere en toegankelijke voeding voor iedereen, brengt het NuHCaS partnerschap de sectoren voeding en gezondheid samen. Door beter in te spelen op elkaars noden en opportuniteiten, zijn vraaggedreven, impactvolle innovaties en oplossingen mogelijk. Co-creatie sessies werden georganiseerd om die te verkennen. Lees hier een beknopte blik op de gevoerde discussie. Aarzel niet om de individuele rapporten op te vragen via het contact helemaal onderaan.
Stakeholder brainstorms
De co-creatie sessies vonden plaats in samenwerking met 100 verschillende stakeholders. Actuele en genuanceerde noden en opportuniteiten werden gecapteerd, en bestaande kennis en oplossingen werden beschouwd. Dit alles geeft inzicht in welke acties geïnitieerd dienen te worden. Sinds de start van NuHCaS in 2019, werden op basis van stakeholderoverleg al verschillende projecten van kennisopbouw en kennisdeling opgestart, zoals de investering in een onderzoekkeuken FR&D hall, het Foodcare project, het Au Bain Perdu project, het PROCHEF project, en andere. Dit jaar zoomden we in op enkele specifieke voedingsgerelateerde thema’s, wat resulteerde in een actuele situatieschets van de gekozen thema’s ‘Voeding als gezondheidspromotie en preventie van Diabetes type 2’, ‘Voeding bij oncologische patiënten’, ‘Voeding voor mensen met kauw- en slikproblemen’ en ‘Samenwerking tussen chefs en zorgactoren’.
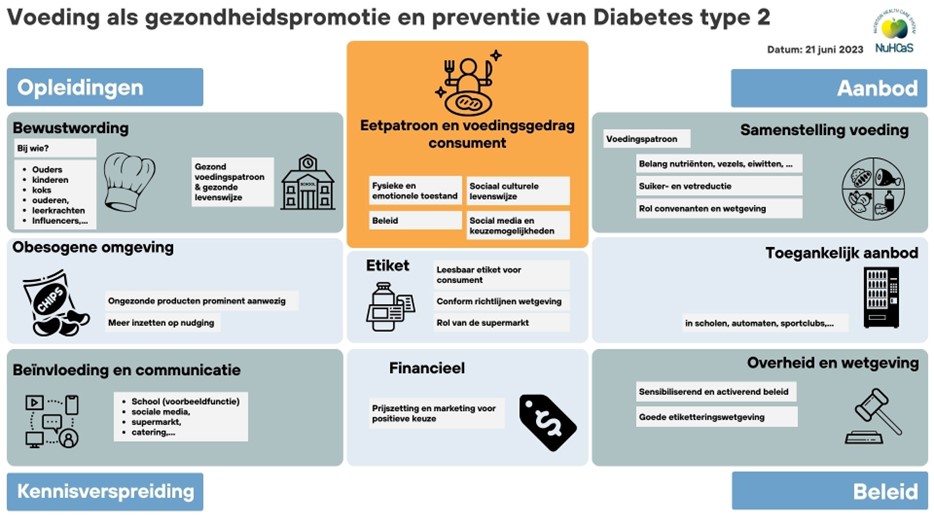
Voeding als gezondheidspromotie en preventie van Diabetes type 2.
Opnieuw stellen we de consument centraal, die in vele gevallen zelf kiest wat hij eet. Die keuze wordt beïnvloed door tal van factoren, en leidt uiteindelijk tot een bepaald eetpatroon. Hoe kunnen we zorgen dat de consument gezonde keuzes maakt, en ongezonde eetpatronen verholpen worden? Er dient ingezet te worden op verschillende pijlers. Een taak is nog steeds weggelegd voor de voedingsindustrie om een ruimer aanbod te creëren en evenwichtige producten aantrekkelijker te maken. Doch, een eetpatroon komt tot stand door keuzes van de consument. Zowel opleiding, beïnvloeding door media, en een leefomgeving die gezonde keuzes vergemakkelijkt, kunnen dit stimuleren. Denk aan gezonde maaltijden op school, fruit op het werk, het ontmoedigen van alcohol in sportclubs. De overheid kan helpen in de betaalbaarheid van gezonde keuzes. Daarnaast werd aangegeven dat de leesbaarheid van een voedingsetiket voor verbetering vatbaar is.
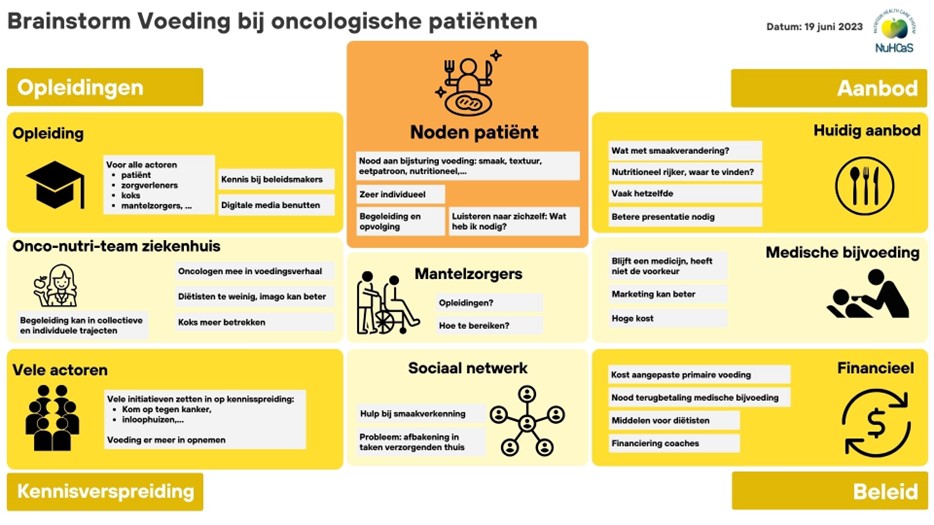
Voeding bij oncologische patiënten
Kanker kan vanwege de locatie van de tumor of de behandeling het eten bemoeilijken. Voeding en beweging zijn noodzakelijk voor spierbehoud, voldoende energie en een goede weerstand, en dragen bij aan succesvol herstel en levenskwaliteit. Veel patiënten kampen met een verstoorde smaak, wat zich uit in een verminderde of net zeer uitgesproken smaak. Dit belemmert de eetlust en leidt vaak tot ondervoeding. Smaakafwijkingen zijn zeer individueel én variabel, en vereisen oplossingen op maat, en begeleiding. Hoe kunnen we zorgen dat patiënten toegang hebben tot voeding die tegemoet komt aan hun noden? Kennis omtrent oplossingen is ontoereikend, zowel bij artsen, diëtisten, koks, eerstelijnsactoren en mantelzorgers. Er bestaan veel informatiekanalen gericht op deze doelgroep, maar voeding ontbreekt daar nog in. Daarnaast wordt te weinig geïnvesteerd in onco-diëtisten voor begeleiding in het ziekenhuis en thuis. Bovendien is het voedingsaanbod ontoereikend, zowel wat keuzeaanbod in zorgcentra als kooktips voor mantelzorgers betreft. Tot slot zien we een rol voor de overheid om de kosten van zowel primaire voeding als medische voeding betaalbaar te maken, meer patiëntbegeleiding door onco-diëtisten te voorzien, en in te zetten op opleidingen.
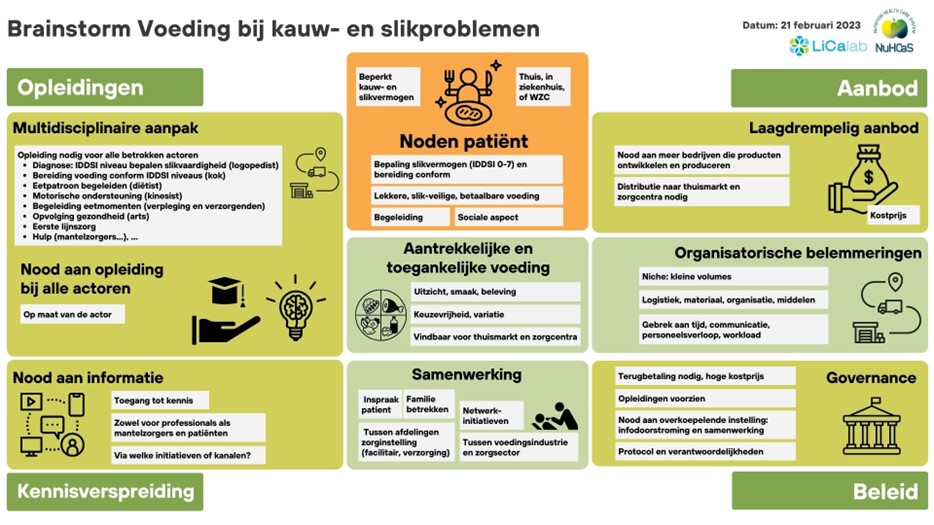
Voeding voor mensen met kauw- en slikproblemen
Slikproblemen komen voor bij spierziekten, na een beroerte, bij de ziekte van Parkinson, bij afwijkingen van de slokdarm en na behandeling van kanker in de mond of keel. Deze diverse patiëntengroep bevindt zich zowel thuis, in het ziekenhuis, als in woonzorgcentra. Ze hebben nood aan een gladde voeding van een welbepaalde dikte om verslikken te vermijden. Uiteraard is het belangrijk dat die voeding aantrekkelijk en gevarieerd is. Er zijn factoren die toegang tot deze aangepaste voeding bemoeilijken. De dikte die men veilig kan doorslikken, verschilt individueel (van zeer vloeiend naar zeer vast), maar kan ook variëren doorheen de dag. Dit dient in de eerste plaats bepaald te worden (door een logopedist). Daarnaast is nog een serie aan deskundigheden vereist. Zo heb je een kok nodig met kennis van zaken voor de bereiding van de aangepaste maaltijd, motorische ondersteuning (kinesist), advisering over het eetpatroon (diëtist), hulp bij het eten (verpleging en verzorgenden), opvolging van de gezondheid (arts), een algemeen aanspreekpunt (eerste lijnzorg) en ruimere zorg (mantelzorgers). Kennisverspreiding is voor deze problematiek een duidelijk werkpunt. Al deze actoren missen toegang tot informatie, doordat de informatiekanalen naar deze versnipperde doelgroep niet ontwikkeld zijn, alsook de info niet gebundeld is. Bovendien is het aanbod van aangepaste kant-en-klare producten te laag, te duur en moeilijk vindbaar. Hier liggen kansen voor voedingsbedrijven om oplossingen aan te bieden. Tot slot is ondersteuning vanuit de overheid wenselijkheid om oplossingen betaalbaar te maken, opleiding te voorzien, te helpen dat info gebundeld wordt, en klaarheid te bieden met een protocol dat een veilige werkwijze ondersteunt.
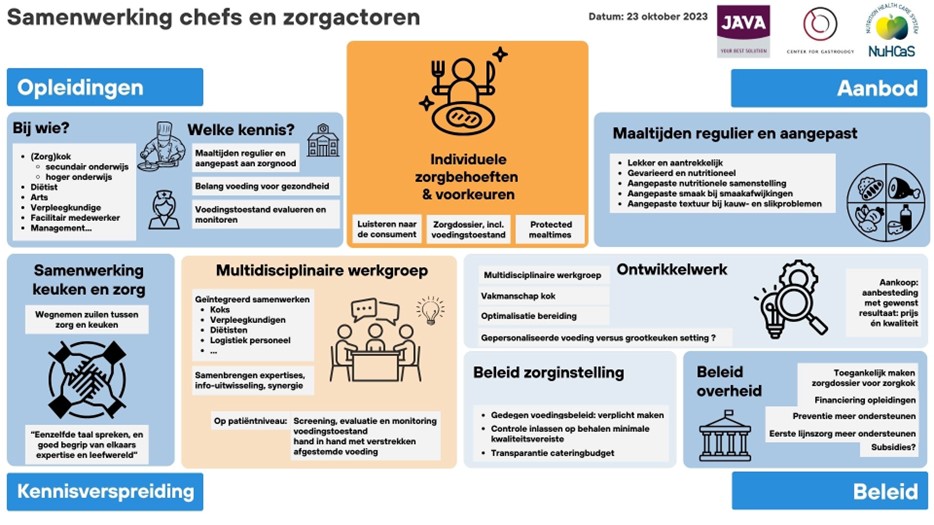
Samenwerking tussen chefs en zorgactoren.
Een multidisciplinaire werkgroep die bestaat uit diverse professionals, waaronder chefs, verpleegkundigen, diëtisten, logistiek personeel, en anderen, is een belangrijk pluspunt. Op niveau van eerstelijnsvoedingszorg is dit een gastroteam, en op het tweede en derdelijnsniveau een nutritieteam. Het is een belangrijke tool voor een effectieve geïntegreerde samenwerking en voor het vinden van de beste oplossingen voor de patiënt. Dit houdt echter ook de toegang tot zorgdossiers in, voor chefs. Ook een heroverweging van de taken en tijdsverdeling van zorg- en voedingsprofessionals kan leiden tot verbeteringen, bvb. indien men taken kan wegnemen bij verpleegkundigen, kunnen zij tijd besteden aan het screenen van de voedingstoestand en de terugkoppeling met de multidisciplinaire werkgroep. Een probleem is de hoge werkdruk/tijdsdruk. Het idee werd geopperd om zorgtaken zoveel mogelijk te organiseren rondóm de timing van het maaltijdgebeuren, zodat de patiënt ongestoord kan eten (protected mealtimes). Bovendien moeten koks de kans krijgen om met vakmanschap lekkere, gezonde en veilige maaltijden te bereiden. Dit beroep dient aantrekkelijker gemaakt te worden. Daarnaast zit veel potentieel in kwaliteitsverbetering door het optimaal toepassen van gastro-engineering in de keten ‘van grond tot mond’. Het is een bijzondere uitdaging om gepersonaliseerde oplossingen te realiseren in een zorginstellingen en/of thuiszorg.
Meer transparantie met de aankoopdienst is nodig, voor optimale keuzes in prijs-kwaliteit, en aanbestedingsprocedures die leiden tot een wenselijk resultaat. Het is essentieel om de stem van de consument te horen. Dit gaat zowel om individuele voorkeuren en behoeften, als evaluatie van het voedingsaanbod. Er kan gewerkt worden met een bevraging. Ook smaakpanels zijn een idee. Een blinde vlek zijn de maaltijden aan huis. Ook de gehandicaptenzorg wordt vaak vergeten, hoewel daar een grote nood aan aangepaste voeding is.
Een zorgorganisatie zou een duidelijk voedingsbeleid moeten hebben uitgewerkt, epc-based (evidence, practice, creative). Op vandaag doen organisaties dit louter op vrijwillige basis, maar dit zou verplicht moeten worden. Ook zou er controle moeten zijn op het behalen van een minimale kwaliteitseis voor maaltijden en maaltijdzorg (Van Damme, 2016). Ook is transparantie nodig over de bepaling en verdeling van het maaltijdbudget en het aandeel dat aan (externe) catering besteed wordt. Ook hierin zijn kwaliteitscontroles nodig.
Voor de overheid zijn beleidstaken weggelegd inzake het vrijmaken van budget voor opleidingen, het ondersteunen van eerstelijns voedingszorg, het ondersteunen van voedingsgerelateerde preventie (curatief), het (relevant) toegankelijk maken van het zorgdossier voor alle voedingsberoepen, en subsidie voor samenwerkingsprojecten tussen zorg en voedingsactoren.
Tot slot benadrukten de deelnemers dat er behoefte is aan een verhoging van het kennisniveau over voeding, bij zowel de zorg- als voedingsberoepen. Dit is essentieel om lekkere, gezonde en veilige maaltijden te realiseren die antwoord bieden op zorgbehoeften.
Conclusie
Een basis is gelegd voor vraaggedreven samenwerkingsprojecten omtrent voeding met positieve impact op de gezondheid van de algehele bevolking en specifieke doelgroepen. Bovendien beschikken we over een netwerk van zeer gemotiveerde stakeholders om hier samen aan te werken, en verschillende goede voorbeelden om van te leren. Volgende stap is de verschillende acties verder vormgeven en laten landen in concrete projectconcepten.
Dank aan alle deelnemers voor de inbreng.
Dank aan alles sprekers om deze thema’s in te leiden:
- Christel Kuppers, Onco-diëtist, Jessa Ziekenhuis, Hasselt
- Lieven De Maesschalck, Expert aangepaste voeding voor mensen met slikproblemen, Mobilab & Care, Thomas More
- Dimitri Declercq, Diabeteseducator en dr. in de gezondheidswetenschappen aan UZ Gent, en voorzitter van de Commissie Voeding van de Diabetes Liga
- Bart Geurden, Expert malnutritie in de zorg en Primary food care, Center For Gastrology
- Lobke Van den Wijngaert, Chef Gastro-Engineering, Voorzitter van de Beroepsvereniging van Chefs Gastro-Engineering en Zorg (BVC), Center For Gastrology
Dank aan volgende locaties om dit mee te faciliteren:
- Jessa Ziekenhuis, Hasselt
- Open Huis Diabetes Liga, Gent
- LiCaLab en Health&Care Network Kempen, Thomas More Hogeschool, Geel
- JAVA Foodservice, Rotselaar. Riet Deckers, Voorzitter Vlaamse Diëtisten Ouderenzorg (VlaDiO)
NuHCaS Contactpersoon Karen.Verstraete@ilvo.vlaanderen.be





